Что такое легочная гипертензия: симптомы, лечение и прогноз жизни. Легочная гипертензия: причины, классификация и лечение Как снизить давление в легочной артерии
Что такое легочная гипертензия (ЛГ)? Это патологическое состояние, во время которого увеличивается среднее давление в легочной артерии (СДЛА). Находясь в состоянии покоя СДЛА > 25 мм рт. ст. Легочная гипертензия осложняет течение многих легочных и сердечно-сосудистых болезней, может даже привести к летальному исходу.
Классификация
Есть несколько классификаций легочной гипертензии: патофизиологическая и клиническая.
Патофизиологическая классификация
По патофизиологическим особенностям гипертензия малого круга кровообращения бывает:
- прекапиллярной (сюда входит ЛГ заболеваний легких);
- посткапиллярной (сюда относится ЛГ при болезнях левых отделов сердца).
Полная клиническая классификация
По клиническим данным выделяют 5 основных групп.
- Легочная артериальная гипертензия:
- идиопатическая ЛГ;
- наследственная ЛГ;
- вызываемая токсинами и медикаментами;
- сочетаемая с такими болезнями: заболевания соединительной ткани, портативная гипертензия, ВИЧ, шистосомоз, врожденные пороки сердца (ВПС), хроническая гемолитическая анемия.
- персистирующая легочная гипертензия у новорожденных;
- веноокклюзионная болезнь легких и/или гемангиоматоз легочных капилляров.
- Гипертензия малого круга кровообращения как следствие болезней левых отделов сердца:
- диастолическая дисфункция;
- систолическая дисфункция;
- болезнь клапанов.
- ЛГ как следствие гипоксии и/или патологии легких:
- хронические обструктивные болезни легких;
- диффузные заболевания интерстициальной ткани легких;
- болезни легких, которые сопровождаются изменением просвета бронхов;
- расстройства дыхания во сне;
- нарушение газообмена в альвеолах;
- хроническое воздействие высокогорья;
- пороки развития легких.
- Хроническая тромбоэмболическая ЛГ:
- ЛГ с неясными и/или многофакторными механизмами:
- гемолитические болезни: миелопролиферативные болезни, удаление селезенки;
- системные патологии: саркоидоз, легочной гистиоцитоз, лимфангиолейомиоматоз, нейрофиброматоз;
- нарушения обмена веществ: болезнь Гоше, нарушения работы щитовидной железы, болезнь накопления гликогена;
- другие заболевания: медиастинит с процессом отложения фибрина в средостении, обструкция вызванная опухолью, ХПН, сегментарная легочная гипертензия.
Функциональная классификация ЛГ
ЛГ делят на 4 класса:
| ОПИСАНИЕ | КЛАСС |
|---|---|
| У больных нет ограничений физической активности. Обыкновенная нагрузка на организм не приводит к появлению слабости, головокружения, одышки, болей в груди. | I |
| Появляется незначительное ограничение физической активности. При отсутствии нагрузок симптомов не проявляется. Обычные нагрузки приводят к тому, что появляется одышка, головокружение, слабость, боли в груди. | II |
| Выраженное ограничение физической активности. В состоянии покоя симптоматика отсутствует. Незначительные физические нагрузки приводят к появлению слабости, одышки, головокружения, боли в груди. | III |
| Неспособность выдерживать физическую нагрузку без появления симптомов. В состоянии покоя пациент чувствует боли в груди, одышку, головокружение, слабость. При малейшей физической нагрузке появляется симптоматика. | IV |
Причины
 Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
- Первичная легочная гипертензия (другое ее название идиопатическая) имеет неизвестный генез
Главными причинами являются генетические нарушения, когда происходит закладка сосудов у эмбриона.
Благодаря этому фактору внутри организма отмечается недостаток веществ, отвечающих за сужение/расширение сосудов. Кроме того, к предпосылке появления ЛГ относится высокая способность тромбоцитов к агрегации – в итоге капилляры, артериолы в легких могут быть закупорены тромбами. Вследствие этого повышается давление внутри сосудов, которое оказывает давление на стенки артерий. Чтобы как-то справиться с высоким давлением, происходит гипертрофия артерий.
Причиной появления первичной ЛГ может стать концентрический фиброз ЛА. При этом просвет артерии сужается, соответственно давление в ней повышается.
Чтобы как-то понизить высокое давление, открываются артериовенозные шунты. Это, так сказать, «пути для обхождения». Они способствуют снижению высокой легочной гипертензии. Но происходит это на время: стенки артериол слабее, они не выдерживают давления и вскоре выходят из строя. Помимо того что давление внутри будет также повышаться, так еще из-за шунтов нарушается правильный кровоток. В результате ткани плохо снабжаются кислородом.
- Вторичная ЛГ вызывается целым рядом патологий, соответственно и течение болезни будет отличаться
К таким патологиям относятся ВПС, хронический обструктивные бронхит, кардиоваскулярные болезни. Отдельно сердечные патологии делятся на те, что способствуют повышению давления в правом и левом предсердиях.
Есть еще анатомические причины развития ЛГ: это уменьшение количества артерий, которые кровоснабжают легкие. Так происходит из-за тромбов и склерозирования.
Симптомы
 Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Самые первые признаки ЛГ человек замечает при физических нагрузках. Это одышка, чувство усталости, слабости, ангинозный синдром, потеря сознания. Реже у больных могут наблюдаться сухой кашель, тошнота, рвота, которая спровоцирована физическими нагрузками.
Признаки легочной гипертензии в состоянии полного покоя появляются только на тяжелых стадиях болезни. При прогрессировании недостаточности правого желудочка появляется отек лодыжек и увеличивается живот.
В зависимости от патологии, которая привела к развитию ЛГ, симптоматика может быть разной. Умеренная легочная гипертензия имеет слабо выраженные симптомы и развивается медленно.
Боли в районе сердца, имеющие постоянный характер, могут появляться из-за относительной недостаточности коронарного кровотока, которая, в свою очередь, появляется по причине явного разрастания миокарда правого желудочка.
У людей с запущенной формой болезни наблюдается правосторонняя сердечная недостаточность, которая проявляется расширением яремных вен, увеличением печени, асцитом, застойными явлениями на периферии (отеки, холодные конечности).
Симптомы легочной артериальной гипертензии могут сопровождаться признаками тех заболеваний, которые привели к повышению давления в малом круге кровообращения:
- При склеродермии может наблюдаться звездчатая сыпь, язвы на кончиках пальцев, увеличение количества соединительной ткани в составе кожи; в результате она уплотняется и утолщается.
- При диффузной патологии, поражающей интерстициальную ткань легких, появляются хрипы при вдохе.
- О возможном поражении печени говорит пальмарная эритема, тошнота, рвота, повышенная усталость, желтуха, усиленная кровоточивость, асцит, нарушения поведения, бессонница.
- При появлении симптома “барабанных палочек” можно предположить венооклюзионную болезнь легких, цианотический ВПС, болезни печени или диффузные заболевания, поражающие интерстициальную ткань легких.
Диагностика
Диагностика легочной гипертензии проводится исключительно в стационарных условиях. Чтобы поставить диагноз прибегают к ряду обследований.
Инструментальные и лабораторные обследования
Сначала врач проводит опрос пациента, внешний осмотр, выясняет болезни в анамнезе, затем дает направление на обследования:
- Анализ крови:
- функциональные пробы печени и почек;
- анализ на аутоантитела (помогает выявить системные заболевания соединительной ткани);
- тиреотропный гормон (обнаружение проблем со щитовидной железой);
- общий анализ крови (проверка на инфекции, повышенный уровень гемоглобина и анемию);
- анализ на определение уровня proBNP (необходим, чтобы подтвердить диагноз сердечной недостаточности, оценить состояние пациента и узнать, насколько эффективно назначенное лечение).
- ЭКГ. Необходимо проводить, чтобы оценить степень поражения правого желудочка.
- Эхокардиография помогает ориентировочно поставить диагноз и зафиксировать первичные нарушения, которые вызвали ЛГ, а также в легочной артерии.
- Рентген органов грудной клетки делается в двух проекциях: левая боковая и прямая. Помогает исключить болезни легких, ЛГ.
- МРТ органов грудной клетки и средостения помогает увидеть размеры сердца, объем предсердия желудочков.
- Дуплексное сканирование периферических сосудов конечностей – для выявления тромбоза глубоких вен, который может стать причиной тромбоэмболии легочной артерии.
- Шестиминутный тест ходьбы необходим для объективного оценивания толерантности больных с ЛГ к физическим нагрузкам. Помогает установить тяжесть заболевания и эффективность его лечения.
- Спирография – определение жизненной емкости легких, дыхательного объема легких. Помогает оценить степень дыхательной недостаточности.
- Проведение катетеризации правых отделов сердца с ангиопульмонографией и измерением давления в них.
Консультации врачей
При определенных показаниях могут понадобиться консультации таких специалистов:
- кардиолога (необходимо исключить ВПС, болезни левых отделов желудочка; помогает назначить терапию правожелудочковой недостаточности, и в целом определить степень вовлечения в патологический процесс сердца);
- кардиохирурга (для диагностики сердечных патологий);
- пульмонолога (для диагностирования первичного поражения легких);
- ревматолога (для дифференцирования ЛГ с системными патологиями соединительной ткани);
- фтизиатра (при появлении симптоматики, характерной для туберкулеза легких);
- нефролога (при появлении патологии почек);
- онколога (при возникновении симптомов, характерных для опухолевых заболеваний);
- инфекциониста (для исключения инфекционных заболеваний);
- генетика (консультация требуется, если есть подозрения на то, что легочная гипертензия передалась по наследству).
Лечение
 Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Осуществляется поддерживающая и общеукрепляющая терапия. Обязательным является ограничение физических нагрузок, профилактика инфекционных болезней. Рекомендуется назначение диеты № 10. В домашних условиях лечить тяжелую и острую легочную гипертензию нельзя. Главное – не допустить прогрессирование болезни, и сохранить низкий функциональный класс.
Для лечения применяют:
- Оксигенотерапию (дыхание кислородом) – проводится при нарастающей гипоксии, когда парциальное давление кислорода ниже, чем 55-60 мм рт. ст.
- Антикоагулянты применяют для снижения риска тромбоза. Для этих целей чаще назначают Варфарин. Это непрямой антикоагулянт, который препятствует образованию тромбов. С такой же целью назначаются антиагреганты.
- Диуретики – для снижения нагрузки на правые отделы сердца. Диуретики помогают уменьшить застой венозной крови в большом кругу кровообращения и снизить перегрузку объемом правого желудочка, облегчая одышку и уменьшая отеки.
- Блокаторы кальциевых каналов – один из самых эффективных методов лечения ЛГ. Чаще всего среди представителей средств данной группы прибегают к использованию Нифедипина или Дилтиазема. У половины пациентов после длительного применения этих препаратов отмечалось снижение симптоматики, и общее самочувствие улучшалось. При этом важно контролировать средний уровень артериального давления для дальнейшей коррекции лечения. Лечение начинается с небольших доз, затем они постепенно повышаются.
- Антагонисты рецепторов эндотелина помогают блокировать действие эндотелина, который вызывает сужение легочных сосудов.
- Простагландины расширяют суженные легочные сосуды, предупреждают склеивание тромбоцитов и последующее развитие тромбоза при ЛГ.
- Ингибиторы ФДЭ-5 оказывают влияние на сосуды легких. Представитель этой группы, Силденафил, расширяет сосуды легких и угнетает рост гладкомышечных клеток. Он является эффективным в лечении ЛГ, вызванной ревматическими болезнями и ВПС, и при идиопатической ЛГ.
- Стимуляторы гуанилатциклазы обладают сосудорасширяющим и антиагрегантным действием, благодаря чему применяются для лечения хронической тромбоэмболической ЛГ и легочной артериальной гипертензии.
- Сердечные гликозиды помогают улучшить сократительную способность миокарда.
Назначения проводятся сугубо индивидуально, в зависимости от особенностей течения заболевания, состояния организма и переносимости тех или иных препаратов пациентом.
Для выбора подходящего препарата проводится тест на острую вазореактивность. Что это такое? Это исследование, которое показывает оценку степени тяжести ЛГ, нарушения гемодинамики, если таковые имеются, и помогает спрогнозировать эффективность проводимой терапии.
Хирургическое лечение
При неэффективности медикаментозной терапии прибегают к хирургическому вмешательству. Проводят следующие операции:
- тромбэктомию из легочной артерии (удаление тромбов из легочной артерии хирургическим путем);
- хирургическое исправление ВПС (такие операции снижают влияние врожденных пороков на кровоток; прогноз после проведения операции для пациента весьма благоприятен);
- баллонную предсердную септостомию (межпредсердное шунтирование, которое проводится для снижения давления в ЛА и правом предсердии; данная операция в некоторых случаях может стать подготовительным этапом накануне трансплантации легких);
- трансплантацию легких (назначается при идиопатической ЛГ, на терминальной стадии сердечной недостаточности; данные операции проводятся редко, но являются эффективными).
Осложнения
ЛГ может привести к осложнениям, таким как:
- Аритмия. Это растущий клинический симптом. У большей части больных отмечалось появление трепетания и фибрилляции предсердия. Аритмии могут иметь неблагоприятный прогноз, но при своевременном лечении его можно изменить.
- Кровохарканье. Встречается редко, но способно привести к летальному исходу. Тяжесть состояния может варьироваться от легкой степени до предсмертного состояния. Кровохарканье может стать противопоказанием к применению антикоагулянтов.
- Механические осложнения. Сюда относится расширение просвета легочных артерий, аневризма ЛА и нарушение целостности их стенок. Симптоматика будет отличаться в зависимости от тяжести заболевания: от боли в грудной клетке, одышки, заканчивая локальным отеком легкого или даже смертью.
Прогноз
 Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Прогноз заболевания во многом зависит от формы ЛГ. При вторичной форме, которая развилась из-за аутоиммунных болезней, он менее благоприятен.
Важными являются показатели СДЛА. Если показатель будет превышать 55 мм рт. ст., даже несмотря на длительное лечение, продолжительность жизни пациента резко сокращается.
Плохо поддается медикаментозной терапии идиопатическая ЛГ. При данной форме лишь препаратами тяжело повлиять на причину, которая привела к повышению давления в легочной артерии.
Легочная гипертензия может иметь и относительно благоприятный прогноз. Так, если при продолжительном лечении ЛГ блокаторами кальциевых каналов будет отмечаться общее улучшение состояния, то можно надеяться на улучшение качества жизни и остановку или замедление прогрессирования болезни.
Легочная гипертензия – это заболевание, терапия которого затрудняется из-за нежелательного побочного действия большинства гипотензивных средств – снижение системного артериального давления. Нужны лекарства, оказывающие более целенаправленный эффект – антагонисты кальция, рецепторов эндотелина, простагландины и силденафил.
Существует этапность назначения препаратов, особенности при первичной и вторичной формах болезни. Низкая результативность комбинированного лечения считается показанием для операции.
📌 Читайте в этой статье
Общие принципы лечения легочной гипертензии
Методика терапии всех видов патологии проводится на фоне соблюдения рекомендаций по предотвращению декомпенсации состояния больных. Для этого нужен особый образ жизни, профилактика инфекций, предупреждение беременности, работа с психологом.
Физические нагрузки
Уровень активности не должен превышать компенсаторные возможности организма, которые зависят от стадии легочной недостаточности. Запрещается:
- повышать нагрузку до появления головокружения, одышки, обморочного состояния, боли в груди;
- тренироваться после еды, при повышенной температуре тела или окружающей среды;
- прекращать полностью занятия, даже при тяжелом состоянии показана дыхательная и лечебная гимнастика.
Беременность
На течение легочной гипертензии отрицательно сказываются период вынашивания ребенка, роды и прием женских половых гормонов в период климакса. Материнская смертность составляет около 50% при наличии этого состояния. Поэтому всем пациенткам нужна контрацепция препаратами, которые не содержат эстрогенов (Чарозетта, Экслютон), барьерные методы или стерилизация хирургическим путем.
При наступлении беременности нужно решить вопрос о ее экстренном прерывании. Если женщинам в менопаузе требуется заместительная терапия, то ее проводят только на фоне антикоагулянтов и при особо тяжелом течении климакса.
Перелеты
Недостаток кислорода при авиаперелетах вызывает спазм ветвей легочной артерии, поэтому таким пациентам рекомендуется:
Препараты для лечения легочной гипертензии
Терапия высокого легочного давления включает два направления – поддерживающая (уменьшение вязкости крови, ) и специальные препараты ( и рецепторов эндотелина, простагландины, силденафил).
Антикоагулянты и антиагреганты
Улучшение текучести крови показано при наличии риска , малоподвижном образе жизни, наследственных и идиопатических формах болезни. Применяют , а при – . При повышенной угрозе кровотечения используют Фраксипарин и . Если есть противопоказания к антикоагулянтам, то переходят на кардиологическую форму аспирина – Тромбо АСС, Лоспирин, .
Мочегонные
Улучшают состояние больных при перегрузке правого желудочка. Начинают применение с низких доз, при неэффективности плавно повышают. Рекомендуется:
- Лазикс,
- Урегит,
- Трифас,
- Инспра,
- Верошпирон.
Кислородные ингаляции
Показаны пациентам с хроническими болезнями легких, которые сопровождаются бронхиальным спазмом. Для контроля эффективности оксигенотерапии проводится исследование газового состава крови. Важно не допускать снижения сатурации кислорода ниже 90%.
Поддержание сократительной способности сердца
При наличии недостаточности кровообращения показано введение Дигоксина для повышения сердечного выброса. Постоянный прием сердечных гликозидов рекомендуется только при предсердной тахикардии. В тяжелых ситуациях для стабилизации давления в артериальном русле вводится Добутамин.
Антагонисты кальция
Все сосудорасширяющие медикаменты нужны из-за разрастания мышечного слоя в артериях и повышенного сопротивления сосудов легких выбросу крови из правого желудочка. Для исследования ответной реакции на вазодилататоры применяется лекарственный тест. Чаще всего хороший эффект можно достичь применением таких препаратов или их аналогов:
- Коринфар ретард,
- Диакордин ретард,
- (Тенокс).
При отрицательных результатах медикаментозного теста не рекомендуется использовать подобные средства, так как возрастает риск побочных реакций – резкого снижения давления, обморока, правожелудочковой декомпенсации кровообращения.
Простагландины
Эта группа медикаментов имеет сосудорасширяющее действие, тормозит гипертрофию мышечных волокон стенки артерии и образование тромбов. Наиболее эффективные препараты:
- Вазапростан,
- Энзапрост,
- Иломедин.
Антагонисты рецепторов эндотелина
Бозенекс улучшает переносимость физических нагрузок, показатели кровообращения, снижает функциональный класс легочной гипертензии и увеличивает продолжительность ремиссии. Второй препарат – Волибрис, он повышает активность пациентов, замедляет появление и нарастание признаков легочной гипертензии. Хорошо переносится больными.
Ингаляции оксида азота
Этот газ снимает сосудистый спазм, назначается в виде ингаляций в стационарных условиях. Для похожего эффекта может быть использован его предшественник – L-аргинин, а также силденафил. Последнее соединение снижает нагрузку на сердце, тормозит рост давления в системе легочной артерии. Применяется в виде препаратов Ревацио, Виагра.
Прогноз для больных при легочной гипертензии
Применение новых лекарственных препаратов для терапии пациентов с высоким давлением в легочной артерии существенно улучшило течение этого состояния. Но примерно у каждого четвертого пациента нет положительной реакции на медикаменты, даже при их сочетании. Ухудшают шансы на успех:
- отрицательная фармакологическая проба на сосудорасширяющие средства;
- третий и четвертый функциональный класс;
- аутоиммунные процессы;
- закупорка легочных вен;
- капиллярные гемангиомы.
Наиболее благоприятное течение болезни при врожденных аномалиях строения сердца. Уровень смертности в первые 5 лет после развития легочной гипертензии составляет примерно 45%.
Терапия легочной гипертензии основана на предупреждении тромбоза, спазма сосудов и утолщения мышечного слоя легочных артерий. Применяют соседства для разжижения крови, сосудорасширяющие, простагландины, антагонисты рецепторов эндотелина. Обычно для приема выбирают одно средство, при неэффективности переходят на более сильное или комбинацию препаратов.
Достижение успеха невозможно без профилактики инфекций, дозированных нагрузок, исключения факторов, провоцирующих обострение. Неэффективность терапии является показанием к операции, в том числе и пересадки легких и сердца.
Читайте также
Опасная легочная гипертензия может быть первичная и вторичная, она имеет разные степени проявления, существует специальная классификация. Причины могут быть в патологиях сердца, врожденными. Симптомы - цианоз, сложности с дыханием. Диагностика многообразна. Более-менее позитивный прогноз при идиопатической легочной артерии.


Лёгочная гипертензия - опасное заболевание, которое требует от пациента самого серьёзного отношения к своему здоровью. Своевременное лечение поможет избежать негативного сценария, в то время как оставленная без внимания патология способна со временем привести к гибели больного.
Что представляет собой заболевание
Лёгочной гипертензией называется состояние организма, при котором происходит устойчивое повышение кровяного давления в лёгочной артерии.
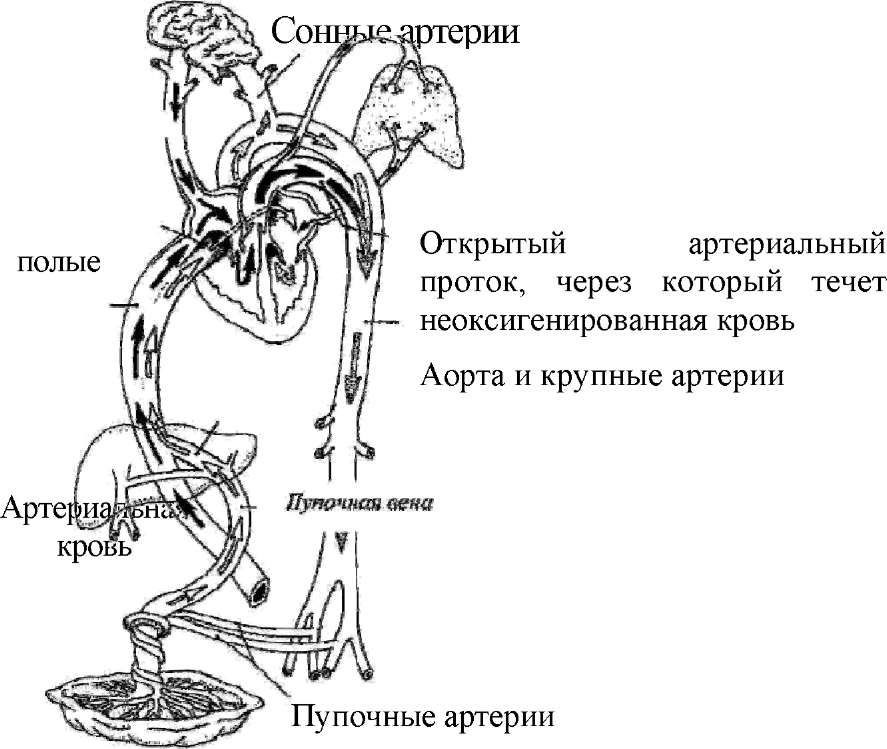
Повышение давления в лёгочных артериях приводит к увеличению правого желудочка и, как следствие, сердечной недостаточности
Явление нарастания давления в лёгочной артерии может быть вызвано повышенным сопротивлением в кровеносном русле лёгких или резким увеличением объёма крови, проходящей через лёгочную кровеносную систему. Этот процесс проходит постепенно и, в конце концов, если пациенту не будет оказана своевременная квалифицированная медицинская помощь, может завершиться летальным исходом, непосредственной причиной которого становится правожелудочковая сердечная недостаточность.
Не следует путать лёгочную гипертензию с артериальной, называемой также , при которой периодически или постоянно повышается общее артериальное давление. Эти патологии отличаются по природе возникновения и рискам для здоровья.
Лёгочная гипертензия поражает людей в самом активном возрасте - 30–40 лет, причём у женщин патология регистрируется в четыре раза чаще, чем у мужчин. Особая опасность заболевания состоит в том, что в течение длительного периода времени оно может протекать практически бессимптомно, в связи с чем ко времени постановки диагноза помочь больному бывает порой очень сложно, а то и невозможно.
Классификация и формы патологии
Специалисты подразделяют лёгочную гипертензию на два основных вида - первичную (идиопатическую) и вторичную.
- Идиопатическая форма патологии встречается относительно редко, имеет невыясненную природу и в большинстве случаев зависит от наследственных факторов и аутоиммунных заболеваний. Передаваться такая гипертензия может не только следующему поколению, но и через поколение. Она отличается увеличением размеров правого желудочка и склеротическими трансформациями лёгочной артерии и характеризуется сужением лёгочных сосудов.
Первичной форме лёгочной гипертензии свойственно быстрое прогрессирование. В большинстве случаев она становится причиной потери трудоспособности больного, а иногда приводит к летальному исходу.
- Вторичная форма лёгочной гипертензии часто ассоциируется с соединительнотканными патологиями, например, склеродермией, врождёнными и приобретёнными пороками сердца, вирусом иммунодефицита (ВИЧ). Кроме того, может стать результатом лёгочной артерии и других болезней, вызывающих недостаточность функции левого желудочка. Иногда развивается при заболеваниях лёгких, но в таких случаях она не принимает тяжёлых форм.
Также различают тромбоэмболическую и постэмболическую гипертензию.
В зависимости от параметров давления в лёгочной артерии различают три степени гипертензии:
- I (лёгкая) - 25–45 мм рт.ст.;
- II (умеренная)- 45–65 мм рт.ст.;
- III (тяжёлая) - свыше 65 мм рт.ст.
Причины развития патологии
Лёгочная гипертензия может быть спровоцирована рядом факторов, среди которых:
Лекарственные и химические вещества, способные вызвать развитие лёгочной гипертензии - таблица
Симптомы и признаки
Симптоматическая картина лёгочной гипертензии зависит от степени тяжести заболевания.
Классификация пациентов в зависимости от тяжести (степени) заболевания - таблица
| Класс
больного | Симптомы |
| I | Физическая активность не нарушена, обычные нагрузки переносятся удовлетворительно, не вызывая одышки и слабости. |
| II | Физическая активность нарушена в незначительной степени. Пациент чувствует себя нормально лишь в состоянии покоя, испытывая при физических нагрузках головокружение, одышку и боль в груди. |
| III | Физическая активность существенно нарушена. Даже незначительные нагрузки провоцируют слабость, боль в груди, одышку и головокружение. |
| IV | Ощущение головокружения, боли в груди, слабости и одышки даже в состоянии покоя. |
При компенсированном варианте заболевание в течение длительного времени может себя никак не обнаруживать. Первые признаки проявляются при повышении давления в лёгочной артерии по сравнению с принятой нормой в два раза.
По мере развития болезни симптоматическая картина усугубляется, к одышке и слабости присоединяются тахикардия, мерцательная аритмия, кашель, хриплый голос. Со временем пациент начинает страдать от частых обмороков, происходящих по причине сердечной недостаточности и кислородного голодания (гипоксии) головного мозга.
При тяжёлых стадиях лёгочной гипертензии дополнительно развиваются:
- кровохарканье;
- сильная боль за грудиной;
- отёки нижних конечностей;
- дисфункция печени;
- тромбоз лёгочных сосудов.
Для лёгочной гипертензии на поздних стадиях характерно наличие приступов - гипертонических кризов, во время которых может произойти отёк лёгких с нарастанием асфиксии. При этом также присутствуют такие симптомы:
- надсадный кашель с мокротой;
- цианоз (посинение) кожного покрова;
- психомоторное возбуждение;
- сильная пульсация шейных вен;
- повышенное отделение низкоконцентрированной мочи и непроизвольная дефекация по завершении криза.
Существует высокий риск летального исхода вследствие развития лёгочно-сердечной недостаточности и возможной эмболии лёгочной артерии.
Основные методы диагностики
Первым фактором, на который обращают внимание пациенты, является одышка, и они спешат обратиться к врачу с жалобами на неё. Уже при осмотре больного специалист определяет симптомы, позволяющие сделать предварительный вывод о наличии лёгочной гипертензии. Внешними признаками патологии могут являться:
- синеватый оттенок кожного покрова;
- специфическая форма пальцев, крайние фаланги которых утолщены по образцу барабанных палочек;
- выпуклые ногти, напоминающие по форме часовое стекло.
В диагностике лёгочной гипертензии обычно принимают участие пульмонолог и кардиолог, каждый из которых проводит целый ряд обследований, позволяющих поставить точный диагноз:

Как лечить лёгочную гипертензию
Основной задачей терапии в данном случае является устранение причин, вызывающих заболевание, борьба с образованием тромбов и понижение давления в лёгочной артерии. Для этого осуществляются комплексные мероприятия, включающие медикаментозные, физиотерапевтические, а иногда и хирургические методы лечения.
Важно! Что касается лечения с помощью методов нетрадиционной (народной) медицины, то при лёгочной гипертензии это категорически противопоказано.
Консервативная терапия
- Пациентам рекомендуется приём препаратов, расслабляющих гладкую мускулатуру кровеносных сосудов (Празозин, Нифедипин). Эти меры дают хороший эффект на ранних стадиях заболевания, пока сосуды не подверглись облитерации.
- При необходимости лечения пациентам может быть назначен Силденафил, больше известный под названием Виагра.
Любопытно, что Силденафил (Виагра) был изначально изобретён как средство для лечения ишемической болезни сердца. Однако, как затем выяснилось, употребление этого препарата вызывает активный прилив крови к органам малого таза. Так побочное действие превзошло основной эффект.
- Если у больного диагностирована правосердечная недостаточность, применяются мочегонные препараты.
- Для борьбы с тромбоэмболией показан приём антикоагулянтов и лекарственных средств, снижающих вязкость крови (Кардиоаспирин, Дипиридамол).
- При чрезмерной густоте крови приходится прибегать к кровопусканию.
- При выраженной одышке и кислородном голодании пациенту проводится оксигенотерапия - насыщение организма кислородом. Больному также рекомендуется спокойный образ жизни с исключением всяких физических нагрузок.
Диета
Правильное питание с исключением продуктов с повышенным содержанием холестерина - важная составляющая терапии лёгочной гипертензии.
Из рациона следует исключить:
- жирное мясо;
- сладости;
- солёные продукты;
- кофеин;
- алкогольные напитки и пр.
Можно употреблять:
- овощи;
- фрукты;
- злаки;
- орехи;
- нежирные молочнокислые продукты;
- растительные масла;
- домашнюю птицу;
- рыбу.
Хирургическое вмешательство
При тяжёлых формах лёгочной гипертензии без хирургического вмешательства обойтись не удаётся. Виды операций существенно отличаются в зависимости от причины, которую необходимо устранить.
- Эмболэктомия и тромбэндартериэктомия. Если лёгочная гипертензия является результатом закупорки тромбом кровеносной магистрали, пациенту выполняется экстренная эмболэктомия, то есть удаление тромба, закупорившего артерию. Когда тромбоз артерии принимает хронический характер, проводится тромбэндартериэктомия - тромб, расположенный в кровеносном канале иссекается по всей длине с помощью продольного разреза артерии. Эта операция достаточно сложная, но она помогает в большинстве случаев восстановить лёгочную функцию.
 Противопоказанием к проведению эмболэктомии является пожилой возраст вкупе с тяжёлыми сопутствующими болезнями
Противопоказанием к проведению эмболэктомии является пожилой возраст вкупе с тяжёлыми сопутствующими болезнями - Баллонная предсердная септостомия. Хирургическая операция направлена на устранение последствий врождённого порока сердца, когда возникает необходимость расширить имеющийся дефект сердечной перегородки или даже искусственно создать его. Такие меры позволяют оптимизировать сброс крови, обогащённой кислородом, в правую половину сердца. Техника операции состоит в расширении отверстия в сердечной перегородке с помощью специального баллончика, наполняемого воздухом.
- Трансплантация лёгкого и комплекса «сердце-лёгкие». Это очень сложная и дорогостоящая операция, требующая специального оборудования и высочайшей квалификации хирургов, но в некоторых случаях только она может спасти жизнь пациенту. Такое хирургическое вмешательство несёт в себе множество рисков, среди которых основной - вероятность отторжения донорских тканей. Кроме того, очень сложно подобрать подходящего донора. Такие операции назначают в исключительных случаях и только больным с IV степенью патологии, когда они практически прикованы к кровати или инвалидному креслу .
Женщинам, у которых диагностирована лёгочная гипертензия, рекомендуется воздержаться от беременности. Если же патология развилась уже в период ожидания ребёнка, для спасения жизни пациентки проводится аборт по медицинским показаниям, после чего назначается адекватное лечение.
Малыши, рождённые с лёгочной гипертензией, нуждаются в реанимационных мероприятиях - им проводится оксигенотерапия, чтобы остановить развитие болезни. Насыщение кислородом осуществляется как с помощью вентиляции лёгких, так и на клеточном уровне. Параллельно новорождённому делают посев на наличие инфекции и до получения результатов проводят лечение антибактериальными препаратами.
Прогноз и осложнения
Прогноз течения лёгочной гипертензии будет зависеть от причины, по которой развилась патология. Если лечение начато своевременно, исхлд будет более благоприятным.
Медицинская статистика свидетельствует, что средняя выживаемость больных лёгочной гипертензией, не получивших лечения, не превышает 2,5 лет. При медикаментозной терапии выживаемость в течение пяти лет составляет 53–55%, а при позитивной реакции организма на препараты достигает и 90%.
Заболевание имеет неблагоприятный прогноз при значительном повышении давления в лёгочной артерии - более 50–55 мм рт. ст. В течение нескольких лет такие больные погибают.
Меры профилактики
Профилактика лёгочной гипертензии состоит в своевременном выявлении причин, которые вызывают заболевание, в постановке точного диагноза и эффективном лечении.
Не будет лишним соблюдение правил питания, при которых:
- снижено количество соли;
- ограничен суточный объём потребляемой жидкости до 1,5 л;
- в рационе в достаточном количестве присутствуют витамины и микроэлементы - особенно магний и калий;
- из меню исключены продукты с высоким содержанием холестерина.
Любителям альпинизма, у которых есть предпосылки для развития патологии, следует отказаться от своего хобби.
Елена Малышева о лёгочной гипертензии у взрослых и детей - видео
Лёгочная гипертензия - крайне тяжёлое заболевание, которое, к счастью, встречается довольно редко, но это не должно усыплять бдительность в отношении этой опасной патологии. Появление первых симптомов - это повод для обращения к специалисту.
Легочная гипертензия – заболевание, распространенное преимущественно среди людей среднего и пожилого возраста. Оно характеризуется резким повышением давления в артерии легкого и является сложным патологическим состоянием человека. При наличии проблем с внутренними органами важно знать, что собой представляет легочная гипертензия, ее симптомы и способы лечения. В отсутствии должной помощи болезнь может привести к необратимым последствиям и даже летальному исходу. Именно поэтому ее необходимо вовремя распознать и вылечить.
Легочная гипертензия может развиваться на фоне увеличения объема крови, поступающей в легкие и вне зависимости от ее количества. Среди основных предпосылок для прогрессирования болезни выделяются следующие факторы:
Непосредственно повышение давления, не связанное с увеличением объема крови, могут спровоцировать и другие факторы:

Для того чтобы правильно назначить терапию, необходимо установить точную причину появления патологии. Однако если это невозможно, может быть поставлен диагноз «первичная легочная гипертензия». Вторичная же легочная гипертензия чаще всего возникает на фоне заболеваний сердца и легких.
Виды и классификации
Заболевание обычно диагностируется только у взрослых. По степени прогрессирования можно выделить следующие виды гипертензии:
- Первой стадии . Физическая активность в данном случае не ограничивается, болезнь протекает практически бессимптомно и не сопровождается признаками повышения давления. Это часто затрудняет диагностику и не позволяет выявить болезнь на ранних этапах.
- Второй . Активность ограничивается ввиду появления одышки, слабости и головокружения. В обычном состоянии данные изменения не наблюдаются.
- Третьей . В данном случает даже небольшая физическая нагрузка может сопровождаться ухудшением самочувствия и головокружениями.
- Четвертой . Даже в состоянии полного покоя больной испытывает головокружения, одышку и слабость, а также болевой синдром.
 Классифицировать болезнь можно также по типам и причинам возникновения:
Классифицировать болезнь можно также по типам и причинам возникновения:
Выбор метода терапии зависит от степени развития болезни и от ее типа по классификации. Ей приписывается код МКБ-10:I27. Методы терапии выбираются на основе точной диагностики.
Симптомы и признаки гипертензии легких
Основной симптом, говорящий о легочной гипертензии – появление одышки. Однако она имеет характерные для болезни черты:

Есть и другие сопутствующие симптомы легочной гипертензии и ее прогрессирования:
- быстрая утомляемость даже при небольших нагрузках;
- боли в груди (ноющие, сжимающие, давящие), усиливающиеся при активности и не снижающиеся после приема сердечных лекарств;
- частый кашель без выделения мокроты (редко может быть с кровью);
- отечность конечностей;
- головокружения, потеря сознания (могут проявляться во время активности);
- слабость и апатия;
- нарушения сердцебиения.
Наличие многих признаков развития легочной гипертензии напрямую зависит от индивидуальных особенностей пациента. Все они рассматриваются в комплексе, поскольку могут быть характеристиками других серьезных заболеваний.
Диагностика
Как правило, в больницу пациенты приходят с жалобами на одышку, боли и быструю утомляемость. Врачи в этом случае уделяют анамнезу и изучению истории болезни большое внимание. Однако диагностика этим не заканчивается. Для правильной постановки диагноза она должна проводиться в комплексе с другими процедурами:
- первичный осмотр, сбор общей информации;
- обследование физического состояния пациента, осмотр вен, капилляров и артерий на теле, цвет кожи, выявление наличия отеков конечностей;
- кардиограмма, изучение состояния сердца в правом его отделе;
- УЗИ-обследование;
- эхокардиограмма, изучение скорости течения крови и состояния капилляров внутри тела;
- биохимический и общий анализ крови;
- томограмма компьютерная и магнитно-резонансная, изучение легочной артерии и возможных болезней легких;
- измерение давления методом катетеризации;
- рентген грудной клетки.
 Таким образом, постановка диагноза возможна только при многоступенчатом медицинском обследовании пациента. Поводом обратиться к врачу может быть сильная одышка, систематическая усталость, боли и отечность конечностей.
Таким образом, постановка диагноза возможна только при многоступенчатом медицинском обследовании пациента. Поводом обратиться к врачу может быть сильная одышка, систематическая усталость, боли и отечность конечностей.
Основные методы лечения
Самолечение при повышенном давлении в легких строго запрещено, поскольку такое серьезное заболевание может привести к серьезным осложнениям и даже смерти. Во время терапии необходимо достижение трех целей:
ВАЖНО ЗНАТЬ! Повышенный уровень холестерина провоцирует развитие гипертонии и атеросклероза, и в целом является очень опасным для сердца. Но сегодня такую проблему уже можно решить. Ученые нашли способ растворения холестериновых бляшек природными компонентами.Средство применяют в домашних условиях за 30 минут до еды.
- Устранение причины патологии.
- Понижение артериального давления в легких.
- Предупреждение образования тромбов.
Лечение легочной гипертензии проводится с применением трех основных методов: медикаментозного, хирургического и с использованием средств народной медицины.
Медикаментозный
Представляет собой поддерживающую терапию с применением комплекса лекарственных препаратов:

Особой эффективностью отличается оксигенотерапия, которая проводится путем приема до пятнадцати литров кислорода. Как правило, медикаментозная терапия проводится на начальных стадиях прогрессирования гипертензии.
Хирургический
При серьезном развитии болезни прием лекарств может быть неэффективным. В этом случае необходимо применение хирургического вмешательства.
В настоящее время чаще всего практикуют следующие методы:

Важно: Наилучшие прогнозы лечения могут быть у людей, которые начинают его на ранних стадиях гипертензии.
Народные средства
Общее улучшение самочувствия можно ожидать при применении рецептов народной медицины как вспомогательных. Для этого можно использовать следующие средства:
- Залить столовую ложку спелых рябиновых ягод стаканом крутого кипятка и настаивать в течение пятнадцати минут. Принимать полученный напиток три раза в сутки для снижения отечности и устранения состояния гипоксии.
- Пропустить свежую тыкву через мясорубку, отжать сок. Принимать по половине стакана в сутки для укрепления сердечной мышцы и стенок капилляров, а также восстановления .
- Чайную ложку весеннего адониса залить стаканом кипятка и настаивать около двух часов. Пить по одной-две столовой ложке до трех раз в сутки в качестве диуретика и болеутоляющего средства.
 Рецепты народной медицины могут быть применены только в качестве поддерживающей терапии. Как альтернативу профессиональной ее использовать нельзя.
Рецепты народной медицины могут быть применены только в качестве поддерживающей терапии. Как альтернативу профессиональной ее использовать нельзя.
Профилактика и снижение рисков
В качестве профилактических и поддерживающих мер следует использовать следующие рекомендации:
- Вакцинация. Необходима для предотвращения вирусных и простудных патологий, полезна при лечении аутоиммунных болезней.
- Умеренная физическая нагрузка и массаж. Необходима для поддержания тонуса сосудов и мышц. Однако стоит обратить внимание, что она должна быть небольшой и разрешенной врачом.
- Правильное питание. Требуется для предотвращения появления тромбов, ожирения и сахарного диабета. Важно при диагностировании сердечной недостаточности.
- Прием витаминов и микроэлементов для приведения их количества в норму.
- Воздержание от гормональной терапии.
- Отслеживание состояния .
- Предупреждение стрессовых ситуаций. Депрессии и систематический стресс способны негативно влиять на нервную и сердечно-сосудистую систему. Психологическая поддержка, в свою очередь, важна и в период лечения.
 При диагностировании болезни или предпосылок для ее появления может понадобиться предотвращение или прерывание беременности, поскольку она повышает риски серьезных осложнений и летального исхода во время родов.
При диагностировании болезни или предпосылок для ее появления может понадобиться предотвращение или прерывание беременности, поскольку она повышает риски серьезных осложнений и летального исхода во время родов.
Возможные осложнения патологии
Последняя стадия заболевания способна вызвать следующие осложнения:
- тромбоз;
- недостаточность правого желудочка;
- усугубление сердечной недостаточности, хроническая недостаточность;
- отек легких;
- мерцательная аритмия;
- тромбоэмболия;
- инсульт.
Пациент может испытывать систематический застой крови, отеки конечностей, боли, изменения артериального давления, которое трудно восстановить медикаментозной терапией, набухание вен. В таких случаях сроки жизни могут быть существенно сокращены, а крайней степенью осложнения выступит летальный исход.
Наиболее частым явлением как осложнением гипертензии является и инсульт. Они и представляют наибольшую опасность.
Прогноз и вероятность выздоровления
Как правило, прогноз на полное избавление от легочной гипертензии не бывают благоприятным и при своевременной постановке диагноза и назначении лечения. Это значит, что даже при качественной терапии срок жизни существенно сокращается, изменяется и ее качество. Статистика указывает на следующие показатели:
- Если гипертензия развивается при склеродермии, с которой тромбы приобретают форму соединительной ткани, пациент может прожить не более года.
- При первичной гипертензии средняя продолжительность жизни может составить около трех лет.
- При трансплантации легких и сердца максимальных срок жизни может составить пять лет.
- Развитие болезни на фоне дисфункции правого желудочка сердца сокращает жизнь пациента до двух лет.
- Медикаментозное лечение на ранних этапах умеренного прогрессирования болезни легких помогает пациентам прожить более пяти лет.
Таким образом, наиболее благоприятный исход терапии и снижение рисков во многом зависят не только от качества лечения, но и от основных причин появления болезни и начальной клинической картины.
Выводы
Формы идиопатической (первичной) и вторичной легочной гипертензии могут быть выявлены при помощи ультразвукового исследования, рентгенограммы, анализов крови и других научных методов. В этом случае важно сделать это как можно быстрее, чтобы устранить причину болезни и купировать ее на ранних стадиях. Только так можно продлить жизнь пациенту вне зависимости от выбранного метода лечения.
Остались вопросы? Задавайте их в комментариях! На них ответит врач-кардиолог .

 Вход
Вход