Болит кистевой сустав правой руки чем лечить. Кистевые сухожилия руки: анатомическое строение, возможные заболевания и их лечение
Наша кисть, наверное, один из тончайших инструментов в человеческом организме, при этом она выдерживает большие нагрузки. Мы даже никогда не задумываемся, какую тяжелую ношу определили нашим рукам. Но иногда болезни суставов кистей рук приводят нас в кабинет к ревматологу. Так, некоторые недуги способны лишить наши руки подвижности, при этом вызывая сильнейшую боль. С какими заболеваниями можно столкнуться и чем они особенны? Об этом будет рассказано в статье.
Ревматоидный артрит
Ревматоидным артритом принято называть один из самых встречающихся аутоиммунных недугов. Причина возникновения данного заболевания в том, что организм воспринимает свои клетки как чужие, соответственно, на них идет атака. Именно это и провоцирует начало воспалительного процесса. Возникает данное заболевание суставов между двадцатью пятью и пятьюдесятью пятью годами. Но не исключено, что даже дети могут страдать от данной патологии.
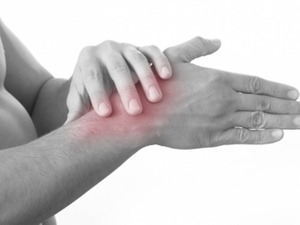
Особенностью заболевания является симметричность поражения суставов кисти рук. На месте воспаления появляется отек, покраснение. Боль может иметь постоянный характер или периодический. Как таковой острой боли нет, ее вполне можно выдержать. Но помимо этого есть скованность в суставах, после сна нужно размять руки, чтобы они начали двигаться.
Обращение к ревматологу необходимо, но при этом нужно понимать, что полностью вылечить данный недуг не получится. Можно применять противовоспалительное лечение или прибегнуть к операции для замедления развития патологических изменений в суставах.
Подагра
Подагра возникает в том случае, когда в суставах накапливается много уратов, которые образовываются в процессе азотистого обмена. Эти вещества мы получаем из мяса, поэтому очень часто именно у мужчин начинает развиваться данное заболевание. Кроме того, риск возникновения такого недуга с возрастом только увеличивается.
Особенностью заболевания является резкое начало с очень сильным болевым ощущением. Появляется отек, покраснение кожи в этом месте. Болезнь прогрессирует снизу вверх. То есть сначала страдают пальцы ног, а потом уже происходит распространение и на другие суставы, в частности, на кисти рук.
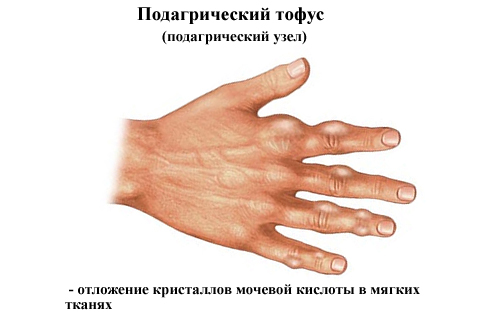
Острый период заболевания характеризуется сильной и выматывающей болью в тех суставах, которые уже поражены. Ночью это чувствуется еще сильнее, чем днем. Хроническая стадия особенна тем, что вокруг пораженных суставов образуются тофусы – подагрические шишки, которые наверняка хоть раз жизни, но замечали все. Обострение подагры происходит до шести раз в год. Этому служит:
- Употребление алкоголя;
- В рационе присутствует слишком много мясных блюд, в том числе и колбасных изделий;
- Большое количество кофе, крепкого чая или даже какао.
В острый период применяются анальгетики, которые купируют боль. Для того чтобы снять боль, используют противовоспалительные препараты. Также рекомендуется диета, которая характеризуется ограничением в мясе, кофе, алкоголе.
Остеоартроз
Остеоартроз – это изнашивание хряща, образующего сустав. Боль появляется тогда, когда хрящ истончается, обезвоживается и трескается. Со временем на пораженном суставе появляются остеофиты. Это костные разрастания, которые способствуют деформации сустава, наносит травмы и поражения окружающим тканям.
Практически всегда такая проблема с руками возникает у людей преклонного возраста. Но иногда остеоартроз может встречаться и в кругу семьи, если передается по наследству. Для диагностики заболевания используют рентген. Именно этот метод помогает определить, есть ли разрастания, деформация хрящей.
Лечение суставов при остеоартрозе начинается прежде всего с того, что необходимо убрать боль. Для этого используются стероидные и нестероидные препараты. Несмотря на прием медикаментов, как утверждают врачи, ведущую роль в терапии остеоартроза занимает оздоровительная гимнастика и лечение в санатории.
Воспаление суставов (артрит)
Артритом принято называть воспаление сустава. Но если ревматоидный артрит возникает вследствие аутоиммунного воспалительного процесса, то просто артрит возникает из-за инфекционного поражения.
В медицине выделяют две формы патологии:
- Острую, для которой характерна боль, отек, покраснение кожи и даже повышение температуры.
- Хроническую, которая протекает медленно, нет никаких ярко выраженных симптомов, иногда, правда, возникает несильная боль.
Опасность последней формы артрита именно в том, что нет никаких симптомов. То есть человек даже не догадывается, что у него уже развивается данный недуг. Если не обратиться вовремя к доктору, то дело доходит до того, что сустав или полностью деформируется, или разрушается.

Для того чтобы определить, есть артрит или нет, проводят исследование синовиальной жидкости. Лечебные мероприятия при данном заболевании заключаются в использовании обезболивающих, противовоспалительных препаратов, а также антибиотиков. Они будут направлены на борьбу с основной причиной заболевания – с инфекцией.
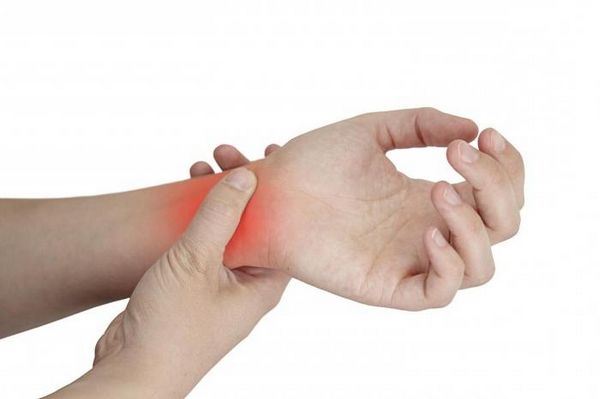
Туннельный (запястный) синдром
Туннельным, или запястным синдромом принято называть патологию, вследствие которой боль возникает из-за сдавливания нервных проводников в узких пространствах запястья. Проявляется боль в ночное время. При болях в кисти правой руки боль распространяется вверх, иногда болеть может даже затылок.
Возникать данная патология может при климаксе, беременности, сахарном диабете и прочее. Также стоит отметить, что такой синдром может возникать из-за условия труда. Немного ранее, примерно 60-70 лет назад, подобный недуг встречался у машинисток. Сейчас же ему подвержены люди, которые постоянно работают за компьютером, то есть практически 90% трудоспособного населения.

Профилактика возникновения и прогрессирования данного синдрома заключается в использовании специальных инструментов (особенно при работе за компьютером), которые имеют валики для кистей рук. Это поможет снять с руки нагрузку. Также необходимо делать перерывы, разминать руки, давать им отдохнуть.
Воспаление связок и сухожилий (перитендинит)
Перитендинит – это воспаление и поражение суставов, которые отвечают за связки лучезапястного сустава и за разгибание кисти. Боль в области запястья носит тянущий и ноющий характер. Может появляться отек в пораженной области. Болевые ощущения появляются, если надавить на запястье. Также если активно двигать рукой, то можно услышать легкое поскрипывание.
Диагностировать заболевание можно при помощи осмотра больного. Лечить патологию можно при помощи противовоспалительных медикаментов. Также необходимо ограничить активность травмированной кисти.
Травмы кисти
Все виды травм руки условно делятся на три группы:
- Костей — это переломы, поэтому очень часто страдает запястье.
- Сухожилий — это вывихи, растяжения связок и разрывы.
- Травмы мышечной ткани – ушибы, открытые ранения мягких тканей кисти рук.
Стоит понимать, что травма кисти, как правило, сочетает в себе сразу несколько поражений. Если есть перелом, то есть и ушиб, а иногда и разрыв сухожилий. Поэтому и диагностика, и лечение всегда имеют комплексный характер. Первым делом необходимо понять, при каких обстоятельствах человек получил травму. Для того чтобы уточнить повреждения используют рентген.
Лечение всем знакомо – это гипс или шина, то есть искусственное ограничение активности пораженного места. Иногда при серьезных травмах может применяться хирургическое вмешательство, которое восстанавливает целостность кости, связок, сухожилий.
Как видим, кисти рук являются уязвимым местом в нашем организме. Поэтому часто мы и сталкиваемся с заболеваниями суставов, травмами и ушибами. Для того чтобы уберечь себя и свои руки от всевозможных недугов необходимо обращать внимание даже на самые незначительные симптомы и признаки. И конечно, обращаться к врачу.
Видео «Как снять боли в кисте»
Почему болят суставы руки и что делать, чтобы избавиться от боли смотрите в следующем видео.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
 кисти и пальцев рук
является разновидностью деформирующего артроза. Данное дегенеративно-дистрофическое заболевание характеризуется прогрессирующим разрушением хрящевой ткани, сопровождающимся нарушением функционирования сустава, а также повреждением околосуставных структур, таких как синовиальная мембрана, суставные связки, околосуставные мышцы и их сухожилия.
кисти и пальцев рук
является разновидностью деформирующего артроза. Данное дегенеративно-дистрофическое заболевание характеризуется прогрессирующим разрушением хрящевой ткани, сопровождающимся нарушением функционирования сустава, а также повреждением околосуставных структур, таких как синовиальная мембрана, суставные связки, околосуставные мышцы и их сухожилия.
Причин, приводящих к развитию данного заболевания, огромное множество.
Среди наиболее частых из них различают:
- травмы;
Существует три основных направления в лечении данного заболевания - медикаментозное, хирургическое и реабилитационное. Медикаментозное лечение, в свою очередь, подразделяется на симптоматическое и патогенетическое. Большое значение придают устранению причин и факторов риска, поскольку этот этап может самостоятельно в значительной мере замедлить прогрессию заболевания и отсрочить развитие осложнений, связанных с ним.
Прогноз заболевания определяется возрастом, в котором оно впервые проявилось, и темпами его прогрессии. Деформирующий артроз является заболеванием, протекающим в одном направлении. Иными словами, его можно считать неизлечимым, поскольку однажды проявившись, оно будет рецидивировать (повторяться ) чаще, приводя к все более выраженным деструктивным изменениям суставного хряща.
Рано или поздно деформирующий артроз проявляется у всех людей, достигших преклонного возраста. Таким образом, изменения, происходящие в суставе, являются необратимыми, а поэтому соответствуют нормам развития и инволюции человека. Патологическим же это состояние становится, когда проявляется ранее положенного срока. Причем чем раньше дебютирует данное заболевание, тем агрессивнее ожидается его течение и хуже прогноз.
Интересные факты
- Частота деформирующего артроза кистей и пальцев рук наиболее велика в возрасте 55 - 75 лет.
- Каждый тысячный житель в возрасте от 25 до 35 лет болен данной патологией, в возрасте 65 лет – каждый десятый и в возрасте более 75 лет – каждый третий.
- Среди жителей Европы деформирующий артроз кисти и пальцев рук регистрируется в 10% случаев в возрасте от 40 до 49 лет и в 92% случаев в возрасте старше 75 лет. Таким образом, разгар заболевания приходится в среднем на возраст 50 - 65 лет.
- До 55 лет (средний возраст наступления у женщин ) частота возникновения деформирующего артроза одинакова как у мужчин, так и у женщин. Однако после 55 лет данное заболевание в два раза чаще поражает женский пол.
- Пациентам, родственники которых болели идиопатической формой заболевания, рекомендуется избегать нагрузок на руки (тяжелая атлетика, борьба, бокс и т. п. ). Род их деятельности должен быть связан с высокой динамической нагрузкой на кисть и пальцы (пианист, программист и т. д. ).
Анатомия суставов кисти и пальцев рук
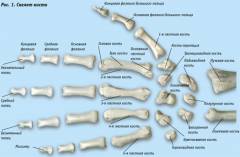 Кисть представляет собой наиболее удаленную часть руки. С функциональной точки зрения данная часть тела является наиболее развитой анатомически, поскольку выполняет наиболее большой спектр движений.
Кисть представляет собой наиболее удаленную часть руки. С функциональной точки зрения данная часть тела является наиболее развитой анатомически, поскольку выполняет наиболее большой спектр движений.Кисть разделяется на три отдела:
- запястье;
- пясть;
- пальцы руки.
Запястье состоит из двух смежных рядов небольших сложных по форме костей. Проксимальный (ближний ) ряд состоит из ладьевидной, полулунной, трехгранной и гороховидной костей. Дистальный (дальний ) ряд состоит из многоугольной, трапециевидной, головчатой и крючковидной костей.
Пясть
Пястные кости в количестве пяти представляют собой трубчатые кости, своими основаниями прикрепляющиеся к суставным поверхностям дистального ряда костей запястья. Головки пястных костей образуют суставы с костями проксимальных фаланг пальцев рук.
Пальцы руки
Пальцы руки состоят из трех фаланг, за исключением большого пальца, состоящего всего из двух фаланг. Проксимальные фаланги всегда короче дистальных. Каждая фаланга состоит из основания, тела и головки.
Клинически важными суставами являются:
- лучезапястный сустав;
- запястно-пястные суставы;
- пястно-фаланговые суставы;
- межфаланговые суставы.
Запястно-пястные суставы образованы суставными поверхностями дистального ряда костей запястья и головками пястных костей. В данных суставах осуществляется сведение и разведение. Объем движений в данных суставах минимален в связи с плотным расположением связок вокруг них. Исключение составляет лишь сустав первого пястного пальца, обладающий широким диапазоном движений.
Пястно-фаланговые суставы образованы суставными поверхностями головок пястных костей и основаниями проксимальных фаланг пальцев. Данные суставы относятся к группе шаровидных суставов, поэтому в них производятся сгибательные, разгибательные, приводящие, отводящие и незначительные ротационные движения.
Межфаланговые суставы являются блоковидными по форме, поэтому движения в них происходят только вокруг одной оси. Таким образом, в них осуществляется лишь сгибание и разгибание.
Причины артроза суставов кисти и пальцев рук
Согласно этиологическому фактору данное заболевание подразделяется на:
- первичное (идиопатическое );
- вторичное.
Среди форм первичного деформирующего артроз кисти и пальцев рук различают:
- узловую форму (узелки Бушара и Гебердена );
- не узловую форму (эрозивный деформирующий межфаланговых суставов );
- ризартроз (деформирующий артроз первого запястно-пястного сустава ).
- посттравматическую форму (острую и хроническую );
- врожденные аномалии развития скелета (костные дисплазии );
- болезни, связанные с отложением солей кальция (пирофосфата и гидроксиапатита кальция );
- эндокринные заболевания ( , гиперпаратиреоидизм, сахарный диабет, ожирение; гипотиреоидизм и др. );
- другие патологические состояния ( , кессонная болезнь, болезнь Кашина-Бека, различные гемоглобинопатии и др. )
Патогенез артроза кисти и пальцев рук
 Как указывалось ранее, факторов, приводящих к формированию артроза, огромное множество. Каждый из данных факторов по своему особому механизму приводит к разрушению хряща. Тем не менее, все механизмы можно условно разделить на те, которые связаны с дефектным хрящом и те, которые связаны с высокими нагрузками на здоровый хрящ.
Как указывалось ранее, факторов, приводящих к формированию артроза, огромное множество. Каждый из данных факторов по своему особому механизму приводит к разрушению хряща. Тем не менее, все механизмы можно условно разделить на те, которые связаны с дефектным хрящом и те, которые связаны с высокими нагрузками на здоровый хрящ.При первом сценарии нарушения возникают на молекулярном уровне. Одной из множества причин является мутация гена, кодирующего образование коллагена 2 типа. Поскольку данный тип коллагена входит в состав гиалина хрящей, то его неполноценность в значительной мере скажется на их функциональности. Снижение функций хряща проявляется в уменьшении амортизационных свойств, увеличении силы трения и, следовательно, к более раннему стиранию хряща.
Также нарушение целостности суставного хряща возможно в случае увеличения нагрузок, испытываемых им. В данном случае речь идет лишь о статической нагрузке, но не динамической. Иными словами, занятия борьбой, боксом и тяжелой атлетикой более опасны для суставов, нежели танцы, гимнастика и плавание. Усиление давления на хрящ увеличивает силу трения между суставными поверхностями, а также сдавливает микроскопические каналы внутри хряща, по которым он получает питательные вещества.
Итогом вышесказанных механизмов является послойное стирание хряща. Параллельно с этим оголяются свободные нервные окончания, раздражение которых проявляется болью. По мере утончения хрящевого слоя, снижаются и его амортизационные свойства. Таким образом, при тех же нагрузках, как и ранее, хрящ будет стираться сильнее. Со временем на его поверхности появляются микроскопические трещины, которые по мере прогрессии артроза углубляются, достигая порой подлежащей костной ткани.
Однако задолго до того как хрящ подвергнется такому разрушению в подхрящевом костном слое также образуются микроскопические трещины. Со временем данные трещины заполняются межклеточной жидкостью и объединяются между собой, формируя мелкие кисты, часто обнаруживаемые при рентгенографии сустава. Данные кисты сдавливают внутрикостные кровеносные сосуды, питающие хрящ. По этой причине он недополучает питательные и пластические вещества, необходимые для самовосстановления, что опять же негативно сказывается на прогрессии заболевания в целом. Когда кровоснабжение хряща ухудшается настолько, что не обеспечивает даже минимальных потребностей последнего, развивается асептический некроз. Данное осложнение является наиболее тяжелым и связано в 95% случаев с полной потерей сустава.
Присоединение воспалительного процесса к дистрофически-дегенеративному заболеванию, коим является артроз кисти и пальцев рук, приводит к увеличению темпов разрушения хряща. Разрушительное действие в данном случае опосредовано прямым агрессивным влиянием медиаторов воспаления на белок хряща – коллаген. Под влиянием воспалительных медиаторов (интерлейкины, лейкотриены, простагландины, фактор некроза опухолей и др. ) коллаген теряет привычную волокнистую структуру, высвобождает значительное количество воды. В результате такой хрящ становится менее гладким.
По мере прогрессирования воспаления к неровностям хряща прикрепляются соединительнотканные , которые постепенно утолщаются и начинают затруднять движения в суставе. При обследовании пациента это проявляется в ограничении движений в суставе по одной или нескольким из его осей.
В качестве компенсаторной реакции хрящевая ткань избыточно нарастает в тех областях сустава, которые менее подвержены разрушению. Как правило, этими областями являются края суставных поверхностей. Вначале активно растет хрящевая ткань, формируя так называемые хондроциты (шипы ). Затем хондроциты кальцинируются, становятся более плотными, пока полностью не перестроятся в полноценную костную ткань, после чего они станут называться .
Диагностика артроза суставов кисти и пальцев рук
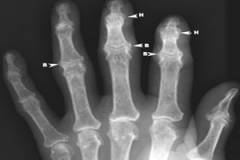 Диагностика деформирующего артроза кисти и пальцев рук основывается на:
Диагностика деформирующего артроза кисти и пальцев рук основывается на:
- анамнезе;
- общем обследовании больного;
- лабораторных анализах;
- параклинических инструментальных обследованиях.
Анамнез
При расспросе больного артрозом суставов кисти и пальцев руки следует обратить внимание на следующие важные моменты:- медленное появление и прогрессирование интенсивности болей (месяцы и годы );
- усиление болей при сжатии кулака или напряжении пальцев;
- появление болей в покое свидетельствует о присоединении воспалительного процесса ( , и др. );
- постепенное увеличение больного сустава в размере по сравнению с симметричным суставом другой руки;
- утренняя скованность больного сустава менее 30 минут (при сопутствующем воспалении скованность носит более длительный характер );
- хруст при движениях в суставе, появившийся задолго до возникновения болей.
- женский пол – более выраженный болевой синдром, а также более агрессивное течение заболевания после менопаузы;
- средний возраст – менее выраженные боли наблюдаются у людей молодого и преклонного возраста, то есть наиболее выраженный болевой синдром наблюдается у людей среднего возраста (40 - 60 лет );
- психологический статус – у людей со склонностями к и сильной реакцией на чаще регистрируется деформирующий артроз.
Общее обследование больного
При изучении описываемого заболевания было обнаружено, что задолго до возникновения клинических проявлений в хрящах и подхрящевой костной ткани происходят значительные структурные изменения. Таким образом, заболевание зарождается намного раньше, чем проявляются первые его симптомы.Для деформирующего остеоартроза суставов кисти и пальцев рук характерны следующие симптомы:
- появление при нагрузке на него;
- уменьшение или полное исчезновение болей после отдыха;
- утренняя скованность в больном суставе менее 30 мин (при сопутствующем артрите это время, как правило, увеличивается );
- уменьшение функциональности больного сустава;
- дискомфорт при пальпации сустава;
- плотные припухлости по краям пораженного сустава за счет краевых остеофитов и утолщения головок сустава;
- характерный хруст при пассивных и активных движениях в суставе, вызванный неровностями прилежащих суставных поверхностей;
- увеличение объема больного сустава за счет реактивного увеличения количества внутрисуставной жидкости;
- снижение амплитуды движений в суставе;
- заклинивание сустава в определенном положении из-за остаточных тел (осколки остеофитов, кальцинаты, отделившиеся части менисков ), находящихся между суставными поверхностями;
- появление люфтов (область патологического свободного хода сустава ), смещение осей, появление привычных за счет ремоделирования сустава.
Лабораторные анализы
Лабораторные анализы при деформирующем артрозе суставов кисти и пальцев рук имеют лишь ориентировочное второстепенное значение. Без соответствующих параклинических исследований лабораторные данные выявляют изменения, характерные для слишком большого числа заболеваний.Часто артроз ассоциируется с артритом, внося соответствующие изменения в лабораторные анализы. По этой причине в нижележащей таблице ожидаемые для артроза и артрита изменения будут описаны вместе.
Лабораторная диагностика артроза/артрита
| Анализ | Цель | Показатели | Норма | Характерные для артроза/артрита изменения |
| Общий анализ крови | Исключение воспалительного процесса или оценка степени его тяжести. | Мужчины – 130 - 160 г/л. Женщины – 120 - 150 г/л. | Без изменений. | |
| Мужчины – 3,9 - 5,2 х 10 12 /л. Женщины – 3,7 - 4,9 х 10 12 /л. | Без изменений. | |||
| Гематокрит (соотношение клеточной и жидкой частей крови ) | Мужчины – 0,40 - 0,48. Женщины – 0,36 – 0,46. | Без изменений. При выраженном воспалительном процессе может наблюдаться увеличение. | ||
| 180 – 320 х 10 9 /л. | Без изменений или незначительный тромбоцитоз (увеличение числа тромбоцитов в крови ). | |||
| Ретикулоциты | 2 - 10 ‰. | Без изменений | ||
| 4 - 9 х 10 9 /л. | Без изменений или лейкоцитоз (увеличение числа лейкоцитов в крови ) при артрите. | |||
| Палочкоядерные | 0 - 6%. | 0 - 20 %. | ||
| Сегментоядерные нейтрофилы | 47 - 72%. | Без изменений или относительное снижение (за счет увеличения других видов лейкоцитов ). | ||
| 1 - 5%. | Без изменений или эозинофилия (увеличение количества эозинофилов в крови ) при или аллергическом артрите. | |||
| Базофилы | 0 - 1%. | Без изменений. | ||
| 19 - 37%. | Без изменений или лимфоцитоз (увеличение количества лимфоцитов в крови ) при вирусном и аутоиммунном артрите. | |||
| 6 - 8%. | Без изменений | |||
| Мужчины – 2 - 10 мм/час. Женщины – 2 - 15 мм/час. | Без изменений или увеличение до 25 - 30 мм/час. | |||
| Общий анализ мочи | Исключение почечной патологии как редкой причины развития деформирующего артроза. | Среда | Слабокислая. | Без изменений или щелочная. |
| Прозрачность | Прозрачная. | Без изменений или мутная. | ||
| Менее 0,033 г/л. | Без изменений или протеинурия (увеличение содержания белка в моче ). | |||
| Глюкоза | Отсутствует. | Присутствует. | ||
| Относительная плотность | 1,012 – 1,033 г/л. | Без изменений, уменьшение или увеличение. | ||
| Почечный эпителий | Мужчины менее 1 - 2 в поле зрения. Женщины менее 3 - 4 в поле зрения. | |||
| Лейкоциты | Отсутствуют. | Без изменений или увеличение, вплоть до полного покрытия лейкоцитами поля зрения. | ||
| Эритроциты | Менее 10 в поле зрения. | Без изменений или гематурия (присутствие цельных эритроцитов в моче более нормы ). | ||
| Цилиндры | Отсутствуют. | Без изменения или присутствуют единичные гиалиновые цилиндры. | ||
| Слизь | Отсутствует. | Без изменений или присутствует (). | ||
| Отсутствуют. | Без изменений или присутствуют (измеряется количеством плюсов от 1 до 4 ). | |||
| Биохимический анализ крови | Для оценки степени воспалительного процесса, дифференциального диагноза и контроля побочных эффектов от проводимого лечения. | С-реактивный белок | 10 мг/л. | Без изменений или увеличение, в особенности при артритах ревматической природы. |
| Фибриноген | 2 - 4 г/л. | Без изменений или увеличен. | ||
| Ревматоидный фактор | Отличен для каждой лаборатории. | Без отклонений от нормы или увеличен. | ||
| АСЛ-О (Антистрептолизин-О ) | Менее 200 Ед/мл. | Без отклонений или увеличен при ревматоидном артрите. | ||
| Общий – 8,5 - 20,5 мкмоль/л. Свободный – менее 15,4 мкмоль/л. Прямой – 5,1 мкмоль/л. | Без изменений, увеличение или снижение. | |||
| АлАТ | Менее 0,42 | Без изменений или увеличение. | ||
| АсАТ | Менее 0,46. | Без изменений или увеличение. | ||
| 2,2 – 7,2 ммоль/л. | Без изменений или увеличение. | |||
| 44 – 106 мкмоль/л. | Без изменений или увеличение. |
Помимо вышеуказанных методов зачастую для дифференциальной диагностики с другими заболеваниями применяют пункцию сустава. Затем пунктат (жидкость, полученная в результате пункции ) исследуется на предмет обнаружения солей уратов, гноя, бактерий и крови. При подозрении на опухолевое образование есть смысл отправить часть пунктата на цитологическое исследование с целью обнаружения атипических клеток.
Инструментальная диагностика
Для установления диагноза деформирующего артроза суставов кисти и пальцев руки применяются следующие инструментальные методы:- радиография;
- ультразвуковое исследование сустава;
- сцинтиграфия или термография.
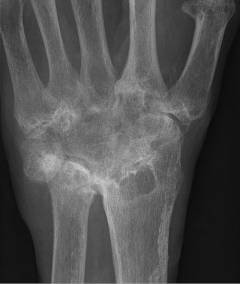
Рентгенография является наиболее часто используемым методом диагностики и контроля динамики обсуждаемого заболевания. Рентгенограмма выполняется в двух проекциях – прямой и боковой. Причем делаются снимки не только больной части тела, но еще и здоровой для сравнения.
Прямыми признаками остеоартроза на рентгенограмме являются:
- сужение межсуставной щели за счет истончения хряща;
- подхрящевой склероз;
- остеофиты;
- псевдокисты в подхрящевом пространстве.
- подвывихи;
- частичное окальцинение суставного хряща;
- остаточные тела;
- метаплазия (перерождение одной ткани в другую – предраковое состояние ) синовиальной оболочки.
Современные и наиболее четкие методы визуализации суставов и их внутреннего строения. Магнитно-резонансная томография является абсолютно безвредной. С ее помощью удается четко отобразить мягкие ткани с высоким содержанием воды. Компьютерная томография работает на принципе рентгеновского излучения, поэтому лучше контрастирует твердые костные структуры, содержащие соли кальция. В отличие от магнитно-резонансной томографии компьютерная томография несет в себе определенный вред, заключающийся в облучении больного рентгеновскими лучами. Однако это не должно становиться поводом к беспокойству, поскольку доза получаемой в данном случае радиации при условии использования современных томографов немногим больше, чем при обычной флюорографии. Единственным минусом вышеуказанных исследований является высокая стоимость.
Ультразвуковое исследование сустава
УЗИ (ультразвуковое исследование
) суставов является новым и достаточно перспективным методом диагностики заболеваний опорно-двигательного аппарата. Его преимуществами являются неинвазивность (отсутствие повреждений тканей
), дешевизна и доступность.
При помощи УЗИ удается получить следующую информацию о суставе:
- подхрящевое строение кости (изъязвления, трабекулы, кисты и др. );
- толщина синовиальной оболочки;
- состояние сухожильно-связочного аппарата;
- состояние менисков, присутствие остеофитов и остаточных телец;
- обнаружение экссудата и кист Бейкера (киста подколенного пространства ).
Артроскопия является современным инвазивным методом исследования суставной полости при помощи миниатюрной видеокамеры, установленной на конце гибкого высокоточного светодиодного волокна. Преимуществом данного метода исследования является визуализация сустава таким, каков он есть на самом деле глазами исследователя в реальном времени. С помощью артроскопа удается запечатлеть мениски, связочный аппарат и синовиальную оболочку. Также с его помощью проводятся эндоскопические операции по удалению остаточных телец из синовиальной полости, удаление хондроцитов и остеофитов. При обнаружении подозрительных объемных образований при помощи артроскопа представляется возможным отделить их часть и взять ее для проведения гистологического исследования (биопсии ).
Сцинтиграфия и термография
Сцинтиграфией называется параклиническое исследование, при котором внутривенным путем в организм вводится контрастное вещество (технеций-99
), распределяющееся равномерно и концентрирующееся в местах наибольшей васкуляризации. Как правило, злокачественные опухоли представляют собой такие зоны повышенной васкуляризации.
Термографией называется исследование, при котором пациент некоторое время находится в специальной высокочувствительной камере, где с каждого квадратного сантиметра его тела снимаются показания об их температуре. По окончании процедуры данные обрабатываются компьютером, и результат выдается в виде изображения, на котором более горячие очаги предстают в оттенках красного цвета, а более холодные очаги – в оттенках зеленого и синего цветов. Наиболее горячие очаги соответствуют опухолевому и воспалительному процессу.
Лечение артроза суставов кисти и пальцев рук
 Лечение остеоартроза суставов кисти и пальцев рук условно делится на три уровня, от самых простых к более сложным мерам.
Лечение остеоартроза суставов кисти и пальцев рук условно делится на три уровня, от самых простых к более сложным мерам.К первому уровню относятся мероприятия, направленные на снижение факторов, приводящих к возникновению заболевания и ускорению темпов его прогрессирования.
К мерам первого этапа относятся:
- изучение причин и механизма развития заболевания;
- регулярные физические упражнения и водные процедуры с целью поддержания тонуса околосуставных мышц;
- приведение веса к рекомендуемому уровню согласно шкале роста-веса.
- ношение дополнительных бандажей и суппортов;
- применение мазей на основе с целью снижения болевого синдрома и воспалительной реакции;
- применение – веществ, восстанавливающих правильную структуру хряща.
- системное применение нестероидных противовоспалительных препаратов, в совокупности с ингибиторами протонной помпы (для предотвращения такого осложнения как );
- местные согревающие и охлаждающие повязки;
- применение слабых и сильных опиоидных в соответствии с выраженностью болевого синдрома;
- внутрисуставные инъекции глюкокортикостероидов;
- хирургическая артропластика и протезирование как крайняя мера.
Среди селективных нестероидных противовоспалительных средств различают:
- мелоксикам (7,5 - 15 мг/день );
- нимесулид (100 - 200 мг/день );
- эторикоксиб (60 - 120 мг/день );
- целекоксиб (100 - 200 мг/день );
- рофекоксиб (12,5 - 25 мг/кг ).
- примочки с 50% раствором диметилсульфоксида в разведении с водой в пропорции 1:3.
К внутрисуставному введению гормонов прибегают лишь в случае гонартроза (артроза коленного сустава ). При артрозе лучезапястного сустава проводить данную манипуляцию опасно в связи с тесным расположением крупных кровеносных сосудов и нервов в данной области. Тем не менее, при острой необходимости внутрисуставную инъекцию можно осуществить под контролем УЗИ. Длительные курсы инъекций не практикуются. Максимально разрешается до 2 - 3 инъекций в один сустав на протяжении всей жизни. Большее количество инъекций представляет риск попадания микроорганизмов в полость сустава с развитием гнойного артрита.
Глюкокортикоидными гормонами для внутрисуставного введения являются:
- бетаметазон (2 - 4 мг );
- триамцинолон (20 - 40 мг );
- метилпреднизолон (20 - 40 мг ).
К препаратам группы хондропротекторов относятся:
- сульфат и гидрохлорид глюкозамина;
- сульфат хондроитина;
- комбинированные препараты на основе первых двух;
- низкомолекулярные и высокомолекулярные производные гиалуроновой кислоты;
- протеолитические (вобэнзим ).
Осложнения артроза суставов кисти и пальцев рук
 Ввиду того что течение данного заболевания является однонаправленным, считается, что все больные рано или поздно доживают до появления тех или иных осложнений. Лечение остеоартроза также занимает много времени и в запущенных стадиях болезни может быть достаточно интенсивным.
Ввиду того что течение данного заболевания является однонаправленным, считается, что все больные рано или поздно доживают до появления тех или иных осложнений. Лечение остеоартроза также занимает много времени и в запущенных стадиях болезни может быть достаточно интенсивным.В связи с вышесказанным, осложнения деформирующего артроза условно делятся на 2 группы:
- осложнения непосредственно самой болезни;
- осложнения, вызванные лечением.
- асептический некроз;
- деформация сустава;
- анкилоз;
- выраженные функциональные нарушения.
Асептическим некрозом называется омертвение подхрящевой костной ткани, а затем и самого хряща при выраженном остром или хроническом нарушении его кровоснабжения. В данном случае воспаление инициируется гипоксией тканей, а не микроорганизмами, поэтому воспаление называется асептическим, то есть безмикробным.
Деформация сустава
Полноценное функционирование сустава напрямую зависит от степени соответствия всех суставных поверхностей. При дегенерации хряща в суставе появляются зоны неполного соответствия суставных поверхностей, постепенно приводящие к неравномерному перераспределению нагрузки на остальные части хряща. Таким образом, зоны наиболее сильного трения разрушаются быстрее, нежели другие части суставного хряща, приводя к еще более выраженной деформации суставных поверхностей.
В результате образуется порочный круг, каждый виток которого приводит к более выраженному расшатыванию сустава в результате смещения его физиологических осей.
Анкилоз
Анкилозом называется патологическое состояние, при котором пораженный артрозом сустав, находясь длительное время без движения, окостеневает. При его окостенении две соседствующие кости срастаются, превращаясь в одну. Такой сустав в большинстве случаев не поддается восстановлению. Единственным выходом из ситуации является разрушение сустава и его замещение искусственным протезом.
Выраженные функциональные нарушения
Деструктивные изменения в одном или нескольких суставах кистей или пальцев значительно сужает спектр выполняемых работ. Вдобавок ко всему пациент испытывает сильные боли при движениях в поврежденном суставе, что заставляет его щадить пораженную болезнью часть тела, а также снижает темпы и качество выполняемой работы.
К осложнениям, вызванным лекарственными средствами, относятся:
- поражения желудочно-кишечного тракта;
- токсическое поражение почек;
- токсическое поражение поджелудочной железы;
- токсическое поражение печени;
- угнетение системы кроветворения;
- и др.
Данное осложнение случается в основном после лечения неселективными нестероидными противовоспалительными средствами. Параллельно с лечебным действием происходит блокирование синтеза простагландинов, веществ, защищающих слизистую посредством выделения густой слизи и бикарбонатов. В результате образуются эрозии и и двенадцатиперстной кишки. Типичными для таких осложнений являются боли на голодный желудок в эпигастральной (надпупочной ) области, съеденной пищей или кровью цвета кофейной гущи. Для предотвращения данных осложнений рекомендуется параллельно с проводимым лечением принимать препараты, снижающие кислотность желудочного сока. Наиболее современными средствами, назначающимися с данной целью, являются ИПП (ингибиторы протонной помпы ) 4-го и 5-го поколений – пантопразол и эзомепразол соответственно.
Существует несколько заболеваний, которые проявляются таким симптомом, как болевые ощущения суставов кистей рук. И в большинстве случаев это довольно серьезные недуги, которые поражают не только суставы рук, но и другие сочленения в организме, а также внутренние органы. Поэтому важно вовремя распознать болезнь, обратиться за медицинской помощью и начать лечение. В противном случае последствия могут быть весьма тяжелыми.
Рассмотрим основные болезни, при которых болят кисти рук.
Ревматоидный полиартрит
Это хроническое медленно прогрессирующее системное заболевание соединительной ткани, которое имеет инфекционно-аллергическую природу. Основной мишенью при РА являются суставы, но при прогрессировании патологии поражаются и внутренние органы, что значительно отягощает течение и прогноз.
Ревматоидный полиартрит находится на первом месте по частоте поражения мелких суставов пальцев рук. Заболевают люди любого возраста и даже дети (), чаще патология поражает женщин.
Причины развития РА до сих пор остаются загадкой. Существует определенная взаимосвязь между развитием болезни и перенесенной вирусной инфекцией (герпес, краснуха, вирус Эпштейна-Барр, гепатита В). Но патология развивается далеко не всегда, а только у генетически предрасположенных к данному заболеванию личностей.
Симптомы поражения суставов кистей при ревматоидном артрите:
- воспаляется одновременно несколько сочленений (полиартрит), гораздо реже наблюдается олигоартрит (поражение 2-3 суставов) и моноартрит (одного);
- боль постоянная, ноющего характера, имеет волнообразное течение (усиливается вечером, немного утихает под утро);
- воспаление суставов симметрическое на обеих руках;
- характерна скованность в пораженных сочленениях утром, их отеки;
- кожа над суставами краснеет, становится блестящей, повышается местная температура кожного покрова.
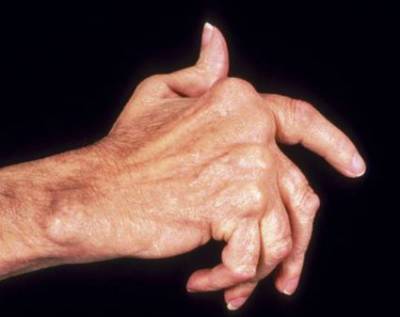
Деформация кисти при ревматоидном артрите
В дальнейшем начинает страдать функция суставов кистей рук. Снижается сила в руках, пациент не может сжать руку в кулак. Постепенно развиваются характерные деформации, которые называют “визитной карточкой” РА: ульнарная девиация (отклонение пальцев в сторону локтевой кости), шея лебедя, веретеновидные пальцы.
Полиостеоартроз
На втором месте по частоте находится полиостеоартроз пальцев рук. Это деформирующий артроз с преимущественной локализацией в суставах кистей рук. Может протекать как самостоятельное заболевание или сопровождаться артрозом коленных, тазобедренных и других сочленений. Заболевают в основном женщины в возрасте 40-50 лет.
Боль в пальцах хроническая, с периодами обострений и ремиссий. Появляется в основном после физического труда, после рабочего дня. Поражение может быть как симметрическим, так и развиваться на одной руке. Кроме боли, пациенты жалуются на хруст и щелчки в пальцах при движениях, их тугоподвижность. Время от времени (но совсем не обязательно) возникают признаки воспаления больных сочленений (сустав отекает, кожа над ним краснеет, усиливается боль).
По мере прогрессирования недуга суставы начинают искривляться, ограничивается амплитуда их движений. Это часто сопровождается функциональной недостаточностью и потерей возможности выполнять мелкие движения кистью (пациент не может застегнуть пуговицы, писать, выполнять другие привычные и повседневные задачи).
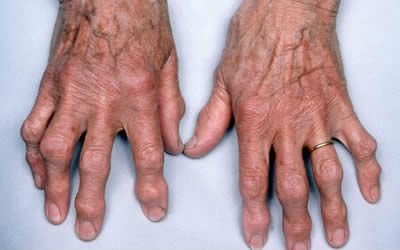
Полиостеоартроз (узлы Бушара и Гебердена)
Патогномоничным симптомом полиостеоартроза является развитие на кистях рук узелков Бушара и Гебердена. Первые поражают проксимальные межфаланговые сочленения пальцев, а вторые – дистальные.
Узелки Бушара и Гебердена, как правило, безболезненные, но они могут воспаляться, что сопровождается интенсивной болью. Такая ситуация требует активного противовоспалительного лечения.
Подагра – это обменное заболевание, которое характеризируется нарушением метаболизма пуриновых оснований в организме и повышенным образованием такого вещества, как мочевая кислота. Последняя является нерастворимой и откладывается в виде солей в различных органах и тканях, вызывая разнообразные патологические симптомы. Одним из вариантов или признаков подагры является , при котором ураты откладываются в периферических сочленениях и вызывают их воспаление.
В большинстве случаев подагрический артрит имеет классическое течение и поражает большой палец на ноге, но иногда (чаще у женщин) воспаляются суставы кистей рук. В таких случаях болезнь приходится отличать от ревматоидного артрита, так как внешне они очень схожи.
Основные признаки подагрического артрита:
- характеризируется приступообразным течением;
- во время приступа возникает очень сильная боль, пациент не может ни пошевелить пальцем, ни притронуться к нему;
- участок кожи над сочленением краснеет, отекает, блестит, иногда кожный покров в этом месте приобретает синий оттенок;
- приступ длится 3-7 дней и проходит самостоятельно либо под влиянием противовоспалительной терапии;
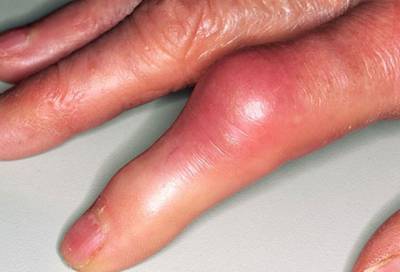
- если подагра давно мучает человека, то могут развиваться специфические подкожные узелки (тофусы), которые представляют собой скопление солей мочевой кислоты под кожей;
- со временем такое поражение приводит к разрушению сустава, появлению деформации пальцев и потере их функции.
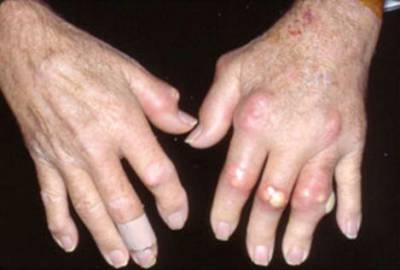
Подагрический артрит. Хорошо заметны тофусы
В некоторых случаях такое дерматологическое заболевание, как псориаз, сопровождается развитием артритов. Как правило, воспаляются именно суставы кистей рук. Причем артропатия может сопровождать кожную сыпь, встречаться уже после высыпаний или предшествовать им. Причины этого явления, как и псориаза, на сегодняшний день остаются загадкой.
Для болезни типичным является осевое поражение, когда одновременно воспаляются все сочленения одного или нескольких пальцев. Из-за этого они становятся похожими на сосиску, их так и называют “сосискообразные пальцы”.
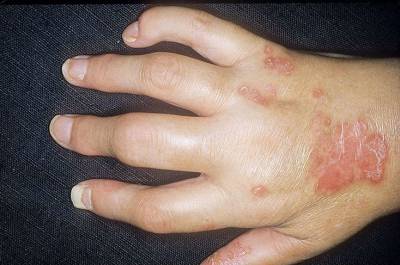
Сыпь при псориазе и псориатическая артропатия
Болевой синдром очень интенсивный, постоянный. Больной палец краснеет, отекает, нарушается его функция. На поздней стадии болезни суставы разрушаются, что приводит к деформациям и потере функции кисти.
Вызывать воспаление суставов на руках могут и инфекционные агенты (бактерии, вирусы, грибки). В ткани сочленения они могут проникать непосредственно из внешней среды при открытых ранениях, из очагов инфекции, расположенных по соседству или заноситься с током крови. В таких случаях имеет место острый инфекционный артрит.
В подавляющем большинстве случаев он протекает по типу моноартрита, то есть воспаляется одно сочленение. Патологические признаки очень яркие. Пациенты жалуются на сильную пульсирующую или дергающую боль, которая имеет постоянный характер, усиливается ночью. Больной сустав отекает, кожа над ним краснеет, становится горячей на ощупь. Полностью нарушается функция пальца.
Острый инфекционный артрит проксимального межфалангового сустава кисти
Параллельно развиваются признаки общей интоксикации организма: повышается температура, появляется сонливость, общая слабость, нарушается аппетит.
Острый инфекционные артрит требует незамедлительного назначения терапии. Основным лечебным мероприятием является назначение антибиотиков. В случае отсутствия эффективности прибегают к хирургическому лечению. Если лечение не назначено, то болезнь может осложниться развитием панариция или сепсиса, что грозит не только здоровью, но и жизни человека.
Другие причины
Существует еще много заболеваний, которые проявляются болью в пальцах рук, но они связаны с поражением не суставов, а других тканей и анатомических образований кисти. Среди них можно назвать:
- стенозирующий лигаментит (поражение связок);
- синдром запястного канала и другие туннельные синдромы кисти (повреждение нервов);
- болезнь Рейно (патология кровеносных сосудов);
- вибрационная болезнь;
- панариций;
- разнообразные травматические повреждения.
Если вас длительное время беспокоит боль в суставах кистей, и она не связана с травмой, сопровождаются другими настораживающими признаками, то в обязательном порядке обратитесь к специалисту за помощью. Ведь под маской такого, на первый взгляд, пустяка может скрываться серьезное заболевание.
Кисть руки имеет очень сложное строение. На протяжении жизни человека она совершает огромную работу, подвергается существенным нагрузкам и различным травмам. В результате сухожилия кисти руки могут воспаляться, а травмы приводят к их разрыву.
Строение сухожилий кисти
Чтобы передавать усилие мышц и обеспечивать работу пальцев существуют сухожилия сгибателей и разгибателей. Первые располагаются вдоль ладони, а вторые на тыльной стороне кисти.
На каждый палец идет по одному сухожилию разгибателя. Сгибательную функцию обеспечивают по два сухожилия мышц-сгибателей. Одно из них расположено поверхностно, а второе лежит в более глубоких слоях.
Поверхностные сухожилия имеют по две ножки, которыми крепятся к средней фаланге каждого пальца. Глубокое сухожилие проходит между этими ножками, а прикрепляется к ногтевой фаланге.
Для скольжения каждое сухожилие имеет свой канал. При сокращении мышц предплечья, сухожилиями тянутся соответствующие фаланги и совершается работа пальцев.
Кольцевидными связками каждое сгибательное сухожилие удерживается в своем канале. Поэтому движения происходят плавно, а кожа не натягивается.
Сухожилия кисти находятся очень близко к поверхности, а сверху прикрыты лишь небольшим слоем кожи и подкожной клетчатки. Из-за этого они довольно легко повреждаются.
Причины и симптомы заболеваний
По механизму возникновения, заболевания кистевых сухожилий делятся на два основных типа:
- воспалительные (тендиниты);
- травматические.
Основные причины тендинита:
- травмы;
- частые однообразные движения;
- инфекции;
- поражение при ревматизме;
- болезни иммунной и эндокринной системы.
Из-за большой работы кисти, постоянных частых перегрузок, тендиниты наиболее часто развиваются у спортсменов, строителей, операторов компьютерного набора.
Тендинит проявляется болью, которая возникает резко или постепенно. Боль носит постоянный характер, усиливается при нагрузках. В пораженной области возникает отек. Из-за воспаления нарушается двигательная функция, кожа над местом воспаления краснеет.
Во время травм кисти наиболее часто повреждаются сгибательные сухожилия в быту и на работе. Достаточно неглубокой раны ладони, чтобы с большой долей вероятности повредить их.
Это происходит при работе с инструментом, соскальзывании руки на лезвие ножа, падении открытой ладонью на стекло. При падениях из-за механического перерастяжения может произойти разрыв сухожилий кисти руки.
 Симптомы проявляются в зависимости от объема травмы. При порезах и разрывах глубоких сгибательных сухожилий, больной не может согнуть палец в суставе между ногтевой и средней фалангами.
Симптомы проявляются в зависимости от объема травмы. При порезах и разрывах глубоких сгибательных сухожилий, больной не может согнуть палец в суставе между ногтевой и средней фалангами.
Травма поверхностных сухожилий проявляется невозможностью сгибания пальца в суставе между средней и основной фалангой. Если повредились оба сухожилия сгибателей, отсутствует сгибание пальца в обоих суставах.
Грыжа сухожилия
Грыжа (или киста) сухожилия – это шишкообразное выпячивание под кожей. Обычно грыжа образуется на тыльной стороне запястья и заполнена жидкостью.
Суставы кисти окружены капсулами, а внутри для смазки омываются синовиальной жидкостью. Из-за травм или дистрофических заболеваний жидкость выдавливает капсулу и образуется грыжа.
Грыже (или гигроме) подвержены людей с частыми стереотипными движениями: машинистки, швеи, вязальщицы, музыканты, спортсмены. Также она возникает из-за врожденной расположенности, после травм.
Вначале грыжа вызывает больше косметический дефект. Она растет довольно медленно, но иногда быстро увеличиваться в размерах. Кожа над грыжей краснеет, появляется отек. Появляется тупая боль при нагрузке на сустав, а позже и в покое.
Жидкость из кисты может сама переместиться в полость сустава, что вызывает мнимое выздоровление. Но полость кисты со временем снова наполняется жидкостью, выпячивание возобновляется.
Лечение
Важно лечить заболевания сухожилий кисти в начале заболевания. Чем раньше началось лечение, тем благоприятнее прогноз. Запущенные случаи могут приводить к серьезным нарушениям функции кисти, атрофиям мышц, что трудно поддается терапии.
Самолечение тендинитов недопустимо и грозит осложнениями в виде необратимых нарушений функции кисти.
С лечебной целью применяется комплекс медицинских мероприятий: медикаментозная терапия, хирургическое лечение, физиотерапия, не медикаментозные методы.
Медикаментозное лечение
В острой фазе воспаления используются различные противовоспалительные препараты. Обычно применяют нестероидные лекарства. В случае выраженного воспаления и их неэффективности назначаются гормональные препараты.
Для устранения боли применяются анальгетики. Быстро побороть болевой синдром можно с помощью новокаиновых блокад.
В случае инфекционных тендинитов или инфицирования раны больному назначается курс антибактериальных препаратов.
Дополнительно используют витамины, лекарства для улучшения питания нервов, кровообращения, иммуномодулирующие лекарства, противоотечные средства.
Хирургическое лечение
В случае легких форм кистевой гигромы применяется пункция. Стерильную иглу вводят в полость кисты и отсасывают содержимое. Таким способом также исследуется жидкость на наличие опухолевых клеток.
Однако, такой метод применяется все реже из-за частых рецидивов. Из-за того, что капсула остается на месте, возможно повторное наполнение ее синовиальной жидкостью и рецидив грыжи.
Самостоятельное прокалывание кисты в домашних условиях очень опасно заносом инфекции и образования гнойного воспаления.
Преимущественным лечением гигромы является операция. Существует два ее способа:
- классический;
- лазерный.
При традиционной операции капсула кисты удаляется, а здоровые ткани подшиваются к подкожно-жировой клетчатке. Процедура длится около 30 минут под местным обезболиванием.
После операции кисть бинтуют тугой повязкой. Через 7-10 дней швы снимают.
Современный способ лечение гигром кисти – это удаление их лазером. Преимущество такого метода: не страдают здоровые ткани, реабилитация проходит быстро, редкие случаи рецидивов.
При разрыве сухожилий поврежденные концы не соприкасаются, поэтому самостоятельное сращение невозможно. Лечение таких травм только хирургическое.
Операция должна быть проведена не позже суток с момента травмы. Это повышает шанс на восстановление работы пальцев.
 Операция по сшиванию сухожилий кисти проводится под местной анестезией, как правило, не нуждается в госпитализации. Для раскрытия раны используется специальный зигзагообразный шов, который не оставляет стягивающих рубцов.
Операция по сшиванию сухожилий кисти проводится под местной анестезией, как правило, не нуждается в госпитализации. Для раскрытия раны используется специальный зигзагообразный шов, который не оставляет стягивающих рубцов.
Если разрыв произошел вследствие резаной раны, хирург обрабатывает ее растворами антисептиков. Для сшивания применяется специальный шов конец в конец, не допускающий деформации сухожилия.
После оперативного лечения накладывается стерильная повязка, гипсовая лангета или специальная пластиковая шина. Пальцы при этом фиксируются в согнутом положении для минимального растяжения сухожилий и ограничения движений. Носить лангету нужно в течение трех недель до полного сращения сухожилий.
Физиотерапия
В периоде реабилитации используются различные физиотерапевтические методики: ультразвук, УВЧ, электрофорез, импульсные токи, индуктофорез.
С помощью ультразвука и электрофореза противовоспалительные лекарства доставляют вглубь очага воспаления и создают там их накопление. Это снимает воспаление и боль, стимулируется заживления, проводится профилактика контрактур.
УВЧ обладает прогревающим эффектом, используется в периоде реабилитации.
Физиотерапия является важным звеном комплексного лечения тендинитов и послеоперационного восстановления подвижности сухожилий.
Немедикаментозные методы лечения
В послеоперационном периоде крайне важную роль играют специальные упражнения. Спустя два дня после операции назначаются простые пассивные движения пальцев.
 Их выполнение вызывает небольшие скольжения сухожилий в своих каналах, что необходимо для профилактики спаек.
Их выполнение вызывает небольшие скольжения сухожилий в своих каналах, что необходимо для профилактики спаек.
После снятия гипсовой лангеты необходимо сразу приступать к постепенному разрабатыванию пальцев и постепенных активных движений. Если игнорировать упражнения и длительно щадить руку, образуются спайки, подвижность сухожилий существенно ограничивается и приходится проводить повторную операцию.
Современной методикой ХИЛТ-терапия, оказывающая быстрое обезболивание, заживляющий эффект и стойкое действие.
Заключение
Травмы и воспаления сухожилий оказывают серьезное влияние на нормальную работу кисти руки. Любые патологические проявления в сухожилиях кисти являются поводом для немедленного обращения к врачу.

 Вход
Вход